毎年、米国では約 15,000人の女性が新たに子宮頸がんにかかっています。ここに、子宮頸がんについて大切な情報と、なぜこの病気にかかるかについて説明します。予防、症状、診断、治療についての情報も含まれています。どのように対処すればいいかも説明しています。
しかし、この資料で、あなたが子宮頸がんについて知るべきすべてのことを網羅することはできません。このような文献は多くの情報を与えてくれますが、医師、看護師、あなたの医療チームと話すことの代替にはなりません。もちろん、この資料が、その話し合いを補助し、お役に立てることを願っています。子宮頸がんに関する情報は次第に増加しています。米国がんセンターは、最新の情報を発信するように努力しています。
(出所 : National Cancer Institute より 2002年 9月16日更新)
1. 子宮頸部とは
2. 癌について
良性腫瘍
悪性腫瘍
扁平上皮癌
3. “前癌状態” と “癌” の違い
前癌状態
扁平上皮内病変 (Squamous Intraepithelial Lesion、略称 : SIL)
軽度扁平上皮内病変 (Low-grade SIL)
重度扁平上皮内病変 (High-grade SIL)
子宮頸がん
侵襲性子宮頸癌
1.子宮頸部とは
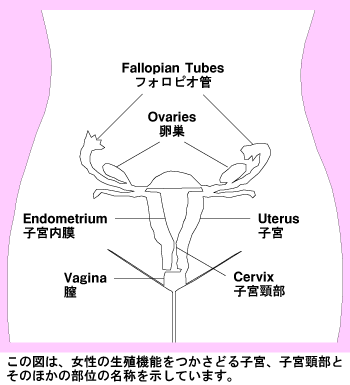
子宮頸部は子宮の下部に位置する細い部分を指します。子宮は、西洋ナシの形をしていて女性の下腹部に位置し、膀胱と直腸の間にあります。子宮頸部は、導管を形作っており体の外へと繋がる膣へと広がっています。
| Fallopian Tubes | = フォロピオ管 (輸卵管) 卵子が卵巣から子宮に移動する際に通る2つの管 |
| Ovaries | = 卵巣 |
| Endometrium | = 子宮内膜 |
| Uterus | = 子宮 |
| Cervix | = 子宮頸部 |
| Vagina | = 膣 |
2.癌について
癌には、100種類以上もの癌がありますが、どんな癌でも、身体の基本組織である細胞に影響を与えます。癌とは、細胞が無秩序に分裂 (増殖) する状態です。
身体の他の器官同様、子宮頸部は、様々な種類の細胞から出来ています。通常、身体は必要なときのみ、細胞の増殖を行います。この秩序ある法則により私たちの健康は保たれています。
もし、不必要にも関わらず新たに細胞が分裂し続けると、組織の塊 (かたまり) を作りだすことになります。この余分な組織の塊 (かたまり) は、できもの、または腫瘍と呼ばれ、「良性の場合」 と 「悪性の場合」 がありえます。
良性腫瘍は、癌ではありません。これらは通常、切除可能で、ほとんどのケースでは再発しません。最も重要なことは、良性の腫瘍は、身体の他の部分に転移しないことです。良性腫瘍は、命に支障はありません。ポリープ、嚢腫、疣贅 (ゆうぜい) などが、子宮頸部にできる良性のできものです。
悪性腫瘍は、癌です。癌細胞は、腫瘍の周辺の組織や器官に浸潤 (周辺の臓器に対し悪さをすること) します。また、癌細胞は、悪性腫瘍から広がり、リンパ系組織や血液に入り込みます。こうしてもともと子宮頸部にあった癌は、リンパ節や直腸、膀胱、脊髄、肺などへ転移するのです。
子宮頸部の癌を子宮頸がんと呼びます。子宮頸がんは子宮の他の部分から始まる癌と異なるため、子宮頸がん特有の治療方法が必要となります。子宮頸がんは、どの種類の細胞から始まったかにより、名前が違います。一番良く見られる子宮頸がんは、扁平上皮癌です。扁平上皮は、薄く平らの細胞で子宮頸部の表面に形成されています。
癌が身体の他の部分に広がるとき、新しくできた腫瘍は、発生元の異常細胞からのものであり、その元々の癌の名前で呼ばれます。例えば、子宮頸がんが骨に転移した場合、その骨の癌細胞は子宮頸がん細胞です。
3.“前癌状態” と “癌” の違い
子宮頸部の表面の細胞が、たまに癌ではないけれども異常であるとされることがあります。科学者はこれらの子宮頸部表面の異常とされる細胞がまず、癌になる第一段階であり、次第に時間をかけて癌に変化するとしています。これらの異常な細胞組織を前癌状態と呼び、時間の推移とともに癌に変化します。
医師たちは、この子宮頸部に現れる異常組織の変化を、様々な専門用語を使って呼んできました。現在使用されている用語は、扁平上皮内病変 (Squamous Intraepithelial Lesion、略称 : SIL) です。これらの病変は、また2つのカテゴリーに分かれます。
- 軽度扁平上皮内病変 (Low-grade SIL) とは、子宮頸部の表面を形作っている細胞のサイズ、形状、数において、いまだ変化が初期であることを指します。軽度扁平上皮内病変は、自然に淘汰されることもあります。しかしながら、大抵は、時間の経過により、更に大きく、更に異常性を帯び重度扁平上皮内病変へと変化します。前癌状態の軽度扁平上皮内病変は、子宮頸部異形成、または、子宮頸部上皮内腫瘍 1 (Cervical intraepithelial neoplasia 1、略称 : CIN 1) とも呼ばれます。このような初期の変化は多くの場合、25歳から35歳の女性の間によく起こりますが、他の年代の女性にも起こりえます。
- 重度扁平上皮内病変 (High-grade SIL)とは、前癌状態の細胞が多く見られることを意味します。軽度扁平上皮内病変同様、これらの変化は、やはり依然、子宮頸部の表面の細胞のみの変化にとどまります。これらの細胞は、何ヶ月も、または何年も、この状態より悪化しないこともあります。重度扁平上皮内病変は、中度の子宮頸部異形成、または重度の子宮頸部異形成、または、子宮頸部上皮内腫瘍 2、子宮頸部上皮内腫瘍 3 (Cervical intraepithelial neoplasia 2、Cervical intraepithelial neoplasia 3、略称 : CIN 2,CIN 3)、または上皮内癌とも呼ばれます。30歳から40歳の女性に良く見られますが、他の年代の女性にも起こりえます。
もし、異常細胞が子宮頸部に深く浸透してしまった場合、または他の組織や器官に転移してしまった場合は、子宮頸がん、または侵襲性子宮頸癌と呼ばれます。40歳以上の女性に良く見られるとされています。
しかし、日本では性交渉の若年化により、10代でさえ、子宮頸がん発生の確率が上昇しています。子宮頸がんに関しては、年齢に比例して発生するとは言えなくなって来ました。
4.早期発見
もし、すべての女性が定期健診を受ければ、癌になる以前に、ほとんどの前癌状態は発見され治癒可能です。つまりほとんどの侵襲性子宮頸癌は予防できるのです。
女性のための一般検診では、医師は子宮、膣、卵巣、ファロピオ管 (輸卵管)、膀胱、直腸を検査します。医師は、形状やサイズによって、これらの器官の異常を判断します。検鏡は膣を広げるために使用され、医師は上部の膣と子宮頸部を見ることができます。
子宮ガン検査は、簡単で痛みを伴わない検査で子宮頸部内や周辺の細胞に異常がないかを検査するものです。生理中でないときにこの検査を行いましょう。検査の最も適切な時期は月経周期の一日目から数えて10日から20日目の間です。検査を受ける2日前からビデを使用した洗浄や、殺精子剤や膣用の薬品の使用を停止してください。これらは、異常な細胞を流してしまったり、隠してしまったりすることがあります。
子宮ガン検査は、クリニックで実施しています。木製や金属製のへらや小さなブラシのような器具を使用して、子宮頸部と膣上部から細胞のサンプルを取ります。ガラススライド上に置かれた細胞は異常性があるか否かを調べるために医療専門の検査場に送られます。
子宮ガン検査の結果を表現する方法は近年変化してきています。最新の方法はベセスダシステムと呼ばれるものです。組織の変化は、軽度扁平上皮内病変 (Low-grade SIL) か、または重度扁平上皮内病変 (High-grade SIL) と表現されます。多くの医師が、このベセスダシステムは、以前の方法より有効である、と評価しています。以前は、1段階から5段階で表現していました。(段階制では、1が異常なし、そして5が侵襲性子宮頸癌を意味しています。)担当医師に、子宮ガン検査の結果に対してどのような表現を使用しているか、また、どのような意味があるのか、詳しく説明してもらいましょう。
現在、性交渉がある場合は勿論、18歳以上の女性であれば、定期的に、女性のための一般検診と子宮ガン検査を受けるべきです。特に、子宮頸がんにかかる可能性が高いとされている女性は、どの程度の間隔で検診を受けるべきか、担当医師のアドバイスを聞きましょう。
(子宮頸がんにかかるリスク要因については、説明した章を設けていますので参照して下さい、)
また、子宮摘出術を受けた方は、担当医師に、検診の必要性について個別に相談してください。
5.症状
前癌状態に組織が変わったとしても、通常、痛みを伴いません。実際、ほとんどの場合、症状さえなく、検査を行わなければ、この状態を発見することは難しいでしょう。
症状が現れるときは、異常組織が癌になってしまった後で、その時点では組織をすでに侵略しています。この時点での症状としては、異常出血が認められることが代表的です。出血は、月経と月経の間に始まり、いつのまにか止まったり、または、性交渉のあと、ビデ等での洗浄のあと、または、婦人科での内診のあとなどに起こることはあります。または、生理が長引いたり、通常より、生理による出血が多量の場合もあります。閉経後の出血も、子宮頸がんの症状の場合があります。おりものの増加も子宮頸がんの症状である場合もあります。
これらの症状は癌から起こりうることもありますし、癌以外の身体の問題から起こることもあります。確実なことは医師にしかわかりません。なにか異常を感じたら、すぐに医師に相談することをお勧めします。
6.診断
検診・検査は、子宮頸部の異常を知ることができる大切なことです。もし、検診の結果で、感染などがわかった場合は、医師は治療を施し、異常が正常になるまで検査を繰り返します。もし検査結果が、感染以外の何かであった場合は、医師は、子宮ガン検査を繰り返すと共に、他の検査も行い、問題が何であるかを調べます。
膣鏡検査 (コルポスコピー) は、子宮頸部の異常個所を調べるために広く使用されている方法です。医師は、酢酸溶液を子宮頸部に付着させ、顕微鏡に似た器具 (膣鏡、コルポスコープ) で調べます。そして、ヨード溶液を子宮頸部に塗ります。これはシラーテスト として知られ陰性の場合は、黒褐色に染まり、陽性の場合は白か黄色となります。
病理学専門家によって診断してもらうために、子宮頸部の組織を少量取ることがあります。この方法を生体検査と呼んでいます。生体検査のひとつとして、子宮頸部の小部分を、器具を使用してつまみ取る方法があります。もうひとつの方法としては、高周波による切除術として知られるLEEPがあります。この方法では、輪のような金属線の先端部に電流を流して使用する特殊な電気メスで、組織を薄くスライスします。この方法を行う場合は、局所麻酔が施されます。
コルポスコープで見ることができなかった部分に関して、更に、ECCと呼ばれる内頚部掻が行われ、キュレットと呼ばれる体腔・内臓などから組織・腫瘍を除去するのに用いるスプーン型の外科用特殊器具で、子宮頸部の内側から組織を摘除します。
これらの組織を取る方法に伴い、出血やおりものが起こる場合あります。しかし、通常、回復は時間がかかりません。生理痛に似た痛みがある場合には、薬を服用することによって痛みを緩和することができます。
しかしながら、これらの検査は子宮頸部の表面のみに異常細胞があり、他には転移していないかどうかを決定することはできません。その場合、医師は、子宮頚部を膣側から、更に大きめに円錐状に切り取ります。この円錐切除と呼ばれる方法によって、病理学専門家は、異常組織が子宮頸部の表面だけでなく、表面化まで侵略しているか否かを見ることができます。円錐切除は、異常組織をすべて取り除くことが可能な場合には、前癌病変を治療する方法としても使用されます。この方法を行う場合は、全身麻酔、または局部麻酔を行います。
子宮ガン検査の結果、異常と出た場合、また、なにか異常な症状がある場合でも、子宮頸部の問題なのか、子宮内膜に異常が生じたのか、明確にわからないこともあります。このような場合は、拡張と掻爬 (Dilatation and curettage)を行う場合があります。頸管拡張と掻爬は、子宮頚管を広げ、キュレットと呼ばれるスプーン型の外科用特殊器具で、子宮内膜と子宮頚管の組織を掻き出す方法です。円錐切除法同様、全身麻酔、または局部麻酔を行います。